Lo sapevi che?
In Europa nel 2017 sono stati segnalati 13693 casi di parotite.3
In Italia dal 2000 al 2016 la copertura nazionale media in bambini entro i due anni è passata dal 74,1% al 87,2% ma non ha mai raggiunto il 95% (soglia critica per bloccare la circolazione del virus).4

Vaccinazione contro la parotite
I vaccini di cui disponiamo per prevenire la parotite sono sicuri ed efficaci:5 vaccinarsi contro la parotite è fondamentale per limitare il diffondersi della malattia ed evitare gravi complicanze.
Chi è a rischio
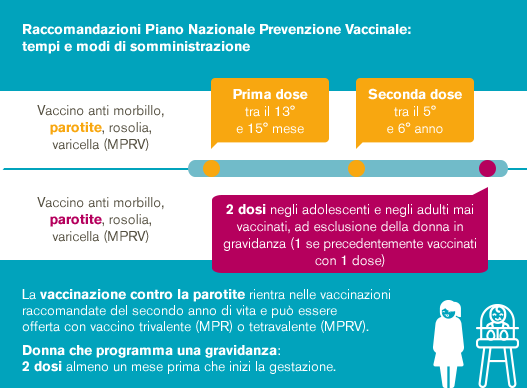
ll Piano Nazionale di Prevenzione Vaccinale (PNPV) 2017-2019 consiglia la vaccinazione contro la parotite a:6

secondo anno di vitakeyboard_arrow_right
In questa fase della prima infanzia, è importante procedere con l’immunizzazione contro la parotite.

bambini keyboard_arrow_right
L’ingresso alla scuola elementare è un momento importante per effettuare la seconda vaccinazione contro la parotite.

adolescenti keyboard_arrow_right
In questa fase è importante verificare lo stato vaccinale e procedere con eventuali vaccinazioni che non sono state eseguite durante l’infanzia.

adulti keyboard_arrow_right
Durante l’età adulta è importante verificare la suscettibilità alla parotite e, eventualmente, completare le vaccinazioni opportune.

donne in età fertile keyboard_arrow_right
In previsione di una possibile gravidanza, effettuare la vaccinazione MPRV almeno 1 mese prima della gravidanza.

soggetti a rischio per patologia keyboard_arrow_right
- Immunodepressione con conta dei linfociti CD4≥ 200/mL
- Infezioni da HIV con conta dei linfociti T CD4+ ≥ 200/mL
- Diabete
- Malattie polmonari croniche
- Alcoolismo cronico
- Asplenia anatomica o funzionale e candidati alla splenectomia
- Deficienza dei fattori terminali del complemento
- Malattie epatiche croniche gravi
- Insufficienza renale/surrenalica cronica
- Soggetti riceventi fattori della coagulazione concentrati

soggetti a rischio per esposizione professionale keyboard_arrow_right
- Tutte le donne suscettibili esposte ad elevato rischio professionale, in particolare le lavoratrici in asili nido, scuole dell’infanzia, scuole primarie e scuole secondarie di primo grado
- Tutti gli operatori sanitari suscettibili per evitare il contagio dell’operatore stesso e per la trasmissione di agenti infettivi ai pazienti, con possibili conseguenti epidemie nosocomiali
Cos’è
La parotite è una malattia virale contagiosa endemica (sempre presente nella comunità) con picchi ogni 2-5 anni.7 Ha un andamento stagionale, presentandosi principalmente all’inizio della primavera e, prima dell’avvento della vaccinazione di massa, era considerata una “malattia dell’infanzia” perché si manifestava di frequente tra i 5 e i 9 anni.7 Il decorso della malattia è generalmente benigno e si risolve in pochi giorni, tuttavia alcuni casi si sono evoluti in complicanze gravi, soprattutto quando la malattia viene contratta da adolescenti o adulti.
Sintomi e diagnosi
I sintomi della parotite sono:8,9
- febbre
- malessere
- dolore alla masticazione o alla deglutizione
- rigonfiamento delle ghiandole salivari (parotidi)
La parotite può, a volte, presentare delle complicanze:7,10
- orchite, un’infiammazione dei testicoli che colpisce dal 30 al 40% dei casi di infezione in maschi adulti
- ooforite, un’infiammazione delle ovaie che colpisce circa il 5% delle femmine ma che non causa sterilità
- meningite che coinvolge dal 4 al 6% dei casi
- pancreatite
- encefalite (1-2 casi su 10mila)
- sordità che colpisce 1 persona ogni 20mila ed è permanente
In 1 caso su 10mila la parotite può essere mortale.
La diagnosi è clinica ma può essere confermata da esami di laboratorio per la ricerca di anticorpi specifici contro il virus.1
Come si trasmette
Il virus della parotite si trasmette da persona a persona attraverso la saliva che può veicolare la malattia in due vie:7
- aerea mediante le goccioline di saliva che rimangono nell’aria
- contatto con materiale contaminato dalla saliva del malato
L’incubazione del virus della parotite dura da 2 a 4 settimane.7
Un paziente è infetto da 1 a 6 giorni prima della comparsa dei sintomi e il virus permane nella saliva per tutta la malattia.
Trattamento
Il trattamento della parotite è sintomatico: analgesici per il dolore e antipiretici per la febbre. È consigliabile anche una dieta ricca di liquidi per limitare la masticazione e quindi il dolore associato ad essa.1
Prevenzione
Seppure le condizioni igieniche aiutano a limitare il contatto con la saliva delle persone infette, l’unica prevenzione efficace per la parotite è la vaccinazione.1
Per maggiori informazioni è importante fare sempre riferimento al Piano Nazionale di Prevenzione Vaccinale.6
Bibliografia keyboard_arrow_up
- Epicentro. Parotite: aspetti generali (https://www.epicentro.iss.it/parotite/). (Ultimo accesso Maggio 2020)
- WHO. Mumps.
- ecdc. Mumps: Annual Epidemiological Report for 2017. (2020).
- Signorelli, C. et al. Infant immunization coverage in Italy (2000-2016). Ann. Ist. Super. Sanita 53, 231–237 (2017).
- EpiCentro. Settimana europea, e mondiale, delle vaccinazioni 2020. (2020).
- Piano Nazionale di Prevenzione Vaccinale (PNPV) 2017-2019.
- Vaccinarsi. Parotite. (2018).
- cdc. Mumps: symptoms (https://www.cdc.gov/mumps/about/signs-symptoms.html). (Ultimo accesso Maggio 2020)
- Ministero della Salute. Parotite: sintomi. (2018).
- 10.Ministero della Salute. Parotite: complicanze. (2018).
