Lo sapevi che?
L’allattamento materno, anche non esclusivo, fino al 6° mese di vita del bambino è associato a un minor rischio di OMA.1
I bambini dai 6 mesi a 2 anni sono maggiormente esposti alla malattia.2

Vaccinazione contro l'otite media acuta
I vaccini di cui disponiamo per prevenire l’otite media acuta sono sicuri ed efficaci3: sebbene il PNPV 2017-2019 non specifichi quali siano le vaccinazioni per prevenire l'OMA, sono stati identificati alcuni patogeni responsabili della malattia contro i quali esistono vaccini efficaci.
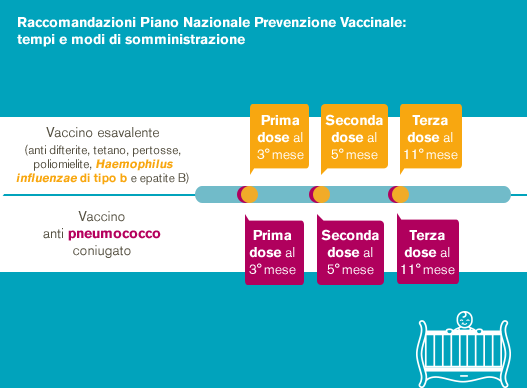
Chi è a rischio
Il Piano Nazionale di Prevenzione Vaccinale (PNPV) 2017-2019 non raccomanda vaccinazioni spcifiche per l'OMA, tuttavia sono stati identificati alcuni patogeni responsabili della malattia contro i quali esistono vaccini efficaci.

primo anno di vita keyboard_arrow_right
In questa fase della prima infanzia, è importante procedere con l’immunizzazione contro l’otite media acuta.

soggetti a rischio per patologia keyboard_arrow_right
Vaccinazione anti pneumococco
- Cardiopatie croniche
- Malattie polmonari croniche
- Diabete Mellito
- Epatopatie croniche, inclusa la cirrosi epatica e le epatopatie croniche evolutive da alcool
- Alcoolismo cronico
- Soggetti con perdite liquorali da traumi o intervento
- Presenza di impianto cocleare
- Emoglobinopatie quali anemia falciforme e talassemia
- Immunodeficienze congenite o acquisite
- Infezione da HIV
- Condizioni di asplenia anatomica o funzionale e pazienti candidati alla splenectomia
- Patologie onco-ematologiche (leucemie, linfomi e mieloma multiplo)
- Neoplasie diffuse
- Trapianto d’organo o di midollo
- Patologie richiedenti un trattamento immunosoppressivo a lungo termine
- Insufficienza renale/surrenalica cronica
Vaccinazione anti H. influenzae (Hib)
- Asplenia di carattere anatomico o funzionale o soggetti in attesa di intervento di
- splenectomia in elezione
- Immunodeficienze congenite o acquisite quali deficit anticorpale in particolare in caso di
- deficit della sottoclasse IgG2 o soggetti HIV positivi
- Deficit del complemento
- Soggetti riceventi trapianto di midollo o in attesa di trapianto di organo solido
- Soggetti sottoposti a chemioterapia o radioterapia per il trattamento di neoplasie maligne.
- Portatori di impianto cocleare
Cos’è
L’otite media acuta è un’infezione dell’orecchio medio, cioè di quella parte dell’orecchio posta dietro al timpano che comprende i tre ossicini (martello, incudine e staffa).2 In genere, i batteri che maggiormente causano questa infezione sono Streptococcus pneumoniae, Haemophilus influenzae b (emofilo) e Moraxella catarrhalis.1 Diversi fattori di rischio contribuiscono all’insorgenza della patologia:2
- età: i bambini molto piccoli sono maggiormente a rischio a causa delle ridotte dimensioni dell’orecchio medio
- vita in comunità: i bambini che frequentano asili sono maggiormente soggetti a entrare in contatto con patogeni
- suzione del ciuccio o del biberon, soprattutto da sdraiati
- stagionalità: le infezioni dell’orecchio sono maggiori in autunno e in inverno
- bassa qualità dell’aria, come fumo o inquinamento
- alterazioni della struttura scheletrica o muscolare del palato (palatoschisi)
Sintomi e diagnosi
L’otite media acuta ha un’insorgenza molto rapida e i sintomi, nei bambini, includono:2
- dolore all’orecchio, soprattutto da distesi
- fastidio (il bambino si tocca di frequente l’orecchio)
- disturbi del sonno
- pianto incontrollato
- difficoltà uditive (il bambino non risponde ai suoni)
- febbre
- perdita di appetito
- fuoriuscita di fluidi dall’orecchio
Le complicanze della malattia rientrano in uno spettro di patologie dovute a bassa capacità uditiva:2
- perdita dell’udito provvisoria o permanente
- ritardi nel parlare o nello sviluppo a causa della difficoltà nell’udire
La diagnosi dell’otite media acuta è spesso confusa con altre patologie dell’orecchio con un conseguente uso inappropriato di antibiotici. Le Linee Guida Italiane stabiliscono che la diagnosi di OMA deve seguire le seguenti regole:1
- sintomatologia insorta nelle 48 ore precedenti
- membrana timpanica infiammata
- rilevazione di essudato nella cassa timpanica
Come si trasmette
Sia lo pneumococco che l’Haemophilus influenzae b (emofilo) si trasmettono da persona a persona per via aerea (tosse e starnuti).5,6
Trattamento
L‘OMA è un’infezione di origine prevalentemente batterica, per cui il trattamento di elezione è la terapia antibiotica. Tuttavia, dati i numerosi casi di scorretta diagnosi e considerato l’aumento dei casi di antibiotico-resistenza, le Linee Guida Italiane suggeriscono:1
- per bambini di età inferiore a 24 mesi con OMA monolaterale lieve, iniziare immediatamente la terapia antibiotica
- per bambini di età superiore a 24 mesi con OMA monolaterale grave, eseguire la “vigile attesa” che consiste nell’osservare il bambino nelle prime 48-72 ore trattando i sintomi senza iniziare una terapia antibiotica
Nel trattamento dell’OMA è importante anche considerare il trattamento del dolore.7
Prevenzione
Per prevenire l’OMA è fondamentale anzitutto eliminare tutti i fattori di rischio e aumentare le pratiche igieniche, come lavarsi le mani ed eseguire frequenti lavaggi nasali.1
Tuttavia, la vaccinazione (esavalente contro H. influenzae e pneumococcica coniugata, PCV8) resta l’unico modo sicuro ed efficace3 per prevenire sia la prima insorgenza di OMA che gli episodi ricorrenti.
Per maggiori informazioni è importante fare sempre riferimento al Piano Nazionale di Prevenzione Vaccinale.4
Bibliografia keyboard_arrow_up
- Marchisio Paola, Chiappini, E., Pignataro, L., Doria, M. & Felisati, G. Gestione dell’otite media acuta in età pediatrica-Linee Guida 2019.
- Mayo Clinic. Middle ear infection.
- EpiCentro. Settimana europea, e mondiale, delle vaccinazioni 2020. (2020).
- Piano Nazionale di Prevenzione Vaccinale (PNPV) 2017-2019.
- Vaccinarsi. HiB: trasmissione.
- Vaccinarsi. Pneumococco: trasmissione.
- Lieberthal, A. S. et al. The diagnosis and management of acute otitis media. Pediatrics 131, e964-999 (2013).
- Epicentro. Vaccino Pnumococcico Coniugato (https://www.epicentro.iss.it/vaccini/ReazioniAvversePCV). (2018).(Ultimo accesso Maggio 2020)
